Az összes betegség között nincs olyan sok olyan patológia, amelyben a fehér plakk megjelenését nem kíséri hipertermia. A láz magassága nemcsak a kórokozó mikroorganizmusok tulajdonságaitól függ, hanem az emberi immunrendszer jellemzőitől is. A mandulákon láz nélküli plakk figyelhető meg súlyos betegség miatti súlyos immunhiány esetén.
 Azok a patológiák, amelyekben a hipertermiát subfebrilis számmal rögzítik, vagy egyáltalán nem figyelik meg, a következők:
Azok a patológiák, amelyekben a hipertermiát subfebrilis számmal rögzítik, vagy egyáltalán nem figyelik meg, a következők:
- pharyngomycosis;
- szájgyulladás;
- Simanovsky-Vincent torokfájása;
- krónikus mandulagyulladás.
Faringomikózis
A gyulladásos fókusz előfordulását a mandulák és a garat területén, a gombás kórokozók aktiválódása miatt, pharyngomycosisnak nevezik. Napjainkban a garat fertőző betegségeinek egyharmadát gombás fertőzések jelentik. Gyakran cheilitissel, ínygyulladással vagy szájgyulladással kombinálják.
A legtöbb esetben a betegség kialakulásának kezdeményezője az opportunista csoportba tartozó candida gombák. Nemcsak a szájnyálkahártyát, hanem a bőrt és a nemi szerveket is képesek megfertőzni. Elég ritka, hogy a diagnózis során penészgombát észlelnek. A hajlamosító tényezők a következők:
- csökkent immunrendszer;
- gyakori SARS;
- súlyos szomatikus betegségek;
- tuberkulózis;
- rák;
- hosszú antibiotikum-terápia, hormonális szerek, valamint citosztatikumok szedése;
- kivehető fogsorok jelenléte.
A pharyngomycosis osztályozása magában foglalja a patológia típusait, amelyek klinikai tünetekben különböznek:
- pszeudomembranosus - fehér bevonattal rendelkezik a mandulákon és a garat felületén;
- az erythemás bőrpírt a nyálkahártyán sima felületű bőrpír területek megjelenése jellemzi;
- hiperplasztikus - a nyálkahártyáról nehezen eltávolítható fehér plakkok képződése jellemző;
- eróziós-fekélyes elváltozások esetén a nyálkahártyán felületes jellegű fekélyesedés figyelhető meg.
Tünetileg a pharyngomycosis megnyilvánul:
- izzadás, kellemetlen érzés, égő érzés, szárazság az oropharynxben;
- torokfájás, amelyet súlyosbít a sós vagy borsos ételek fogyasztása;
- fejfájás;
- rossz közérzet;
- lymphadenitis;
- subfebrilis állapot (nem mindig).
A diagnózis során a fül-orr-gégész feltárja az anamnézist, elemzi a panaszokat és vizsgálatot végez. A garattükrözés során a nyálkahártya duzzanata, a fehéres filmek a mandulákra, a nyelvre, a boltozatra és a garat hátsó falára terjednek. Az atrófiás területek hátterében hipertófiás gerincek figyelhetők meg.
A diagnosztikában meghatározó szerepe van a bakteriológiai vizsgálatnak és a mikroszkópos vizsgálatnak. Ezeknek a módszereknek köszönhetően meghatározzák a kórokozó mikroorganizmusok típusát és azok gyógyszerekkel szembeni rezisztenciáját.
Amikor a Candida gomba aktiválódik, a lepedék sajtos állaga figyelhető meg, amely könnyen eltávolítható. A penészgombák által érintett filmek sárga árnyalatúak, és nehezen eltávolíthatók.
A pharyngomycosis gyakran krónikus formában fordul elő, gyakori exacerbációkkal. Az exacerbáción kívül csak az oropharynx helyi tüneteit zavarják.
A betegség előrehaladtával nő a paratonsillaris, a garattályog és a szepszis kialakulásának kockázata.
A kezelés során helyi és szisztémás hatású gyógyszereket használnak. A gombaellenes szerek szedése legfeljebb 14 napig tart, majd megismétlik a toroktamponok vizsgálatát. A betegség bonyolult lefolyása esetén kórházi kezelés szükséges.
A helyi kezelés magában foglalja a garatfal kezelését és a mirigyek öblítését. Kötelező tétel az immunkorrekció, valamint a kísérő betegségek kezelése.
Aftás szájgyulladás
A szájnyálkahártya felszíni rétegének eróziós hibák által okozott károsodása bizonyos klinikai tünetek megjelenéséhez vezet. A szájgyulladás okait még nem állapították meg, csak a hajlamosító tényezőket különböztetik meg:
- csökkent immunvédelem;
- nátrium-lauril-szulfátot tartalmazó szájápoló termékek használata;
- trauma (a nyálkahártya harapása);
- avitaminózis;
- ideges megerőltetés;
- hormonális változások (menstruációs ciklus, terhesség);
- allergén élelmiszerek (citrusfélék, csokoládé);
- genetikai hajlam.
A betegség formájától függően a következők vannak:
- fibrines, amelyben a mikrokeringés zavart, fehér virágú afták jelennek meg. 2 hét elteltével a fekélyesedés epithelizálódik;
- nekrotikus, destruktív folyamatok jellemzik, amelyek miatt
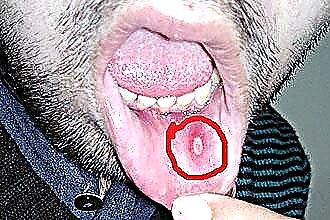 afták jelennek meg a szöveti nekrózis hátterében. A betegség súlyos egyidejű patológia jelenlétében figyelhető meg. A fekélyek fájdalommentesek, egy hónapon belül teljesen felhámozottak;
afták jelennek meg a szöveti nekrózis hátterében. A betegség súlyos egyidejű patológia jelenlétében figyelhető meg. A fekélyek fájdalommentesek, egy hónapon belül teljesen felhámozottak; - szemcsés, amikor a mirigycsatornák érintettek, és fájdalmas afták alakulnak ki;
- hegesedés, amelyben az afták gyorsan átalakulnak mély fekélyes defektusokká. A gyógyulás 3 hónap után következik be hegképződéssel;
- deformáló, a legsúlyosabb, mert a fekélyek mélyek, gyakran kiújulnak, ami a szájpadlás, az ívek és az ajkak deformációjához vezet.
Meg kell különböztetni a szájgyulladás egyéb formáitól (herpetikus, fekélyes-nekrotikus) az aftás defektusokat és a fehér lepedéket a mandulákon, láz nélkül. A terápiás taktika helyi és szisztémás terápián alapul.
A szájüreg helyi kezelését furacilinnel vagy klórhexidinnel írják elő. Fájdalom-szindróma jelenlétében az aftás hibákat érzéstelenítővel (novokainnal) tartalmazó glicerin masszával kezelik. Allergiás eredetű, az aft hormonális, érrendszeri összetevőket, érzéstelenítőket és antikoagulánsokat tartalmazó gyógyszereket ír fel.
Az exacerbáció során enzimeket, vitaminokat, propoliszt és Kalanchoe-levet használnak a gyógyulás felgyorsítására. A szisztémás hatás érdekében antihisztaminok (Suprastin, Zodak) javallt. Egyes esetekben megfontolandó a vakcinázás, vírusellenes és immunstimuláló gyógyszerek kijelölése.
Az orvosi komplexum fizioterápiás eljárásokat is tartalmaz, például fono-, elektroforézist vagy lézert. A kezelés során hipoallergén diéta szükséges.
Angina Simanovsky-Vincent
 A hőmérséklet hiánya felnőtteknél a mandulák elváltozásának hátterében Simanovsky-Vincent angina kialakulását jelezheti. A mandulagyulladás ezen formájával járó hipertermia ritkán figyelhető meg, ezért nem mindig lehet helyesen értelmezni a helyi tünetek megjelenését az oropharynxben.
A hőmérséklet hiánya felnőtteknél a mandulák elváltozásának hátterében Simanovsky-Vincent angina kialakulását jelezheti. A mandulagyulladás ezen formájával járó hipertermia ritkán figyelhető meg, ezért nem mindig lehet helyesen értelmezni a helyi tünetek megjelenését az oropharynxben.
A betegség kialakulását kiváltó okok között ki kell emelni a feltételesen patogén mikrobákat a szájüregben, amelyek bizonyos körülmények között kórokozóvá válnak. Ezek a mikroorganizmusok közé tartozik a spirocheta, valamint a fusiform rúd. A hajlamosító tényezők közül érdemes megemlíteni:
- csökkent immunvédelem a gyakori akut légúti vírusfertőzések, súlyos egyidejű patológia súlyosbodása, tuberkulózis vagy rák miatt;
- vérbetegségek;
- hipovitaminózis;
- rossz szájhigiénia.
Klinikailag a mandulagyulladás erős nyálfolyással, rothadó szaggal, a szorosan elhelyezkedő nyirokcsomók megnagyobbodásával és az oropharynx fájdalmával nyilvánul meg.
A diagnózis során pharyngoscopiát végeznek, melynek köszönhetően láthatóvá válik az érintett mirigyek, szöveti duzzanat, lazulás és fehér-sárga plakkok. A film könnyen eltávolítható, fekélyes hibákat hagyva egyenetlen határokkal.
A kórokozó mikroorganizmusok típusát tenyészetanalízissel lehet megállapítani. A kutatáshoz szükséges anyagot a mandulák felszínéről veszik, majd elvetik. PCR-t is végeznek a patogén mikrobák típusának gyorsabb meghatározására.
Az angina újbóli kialakulásának kockázatának csökkentése érdekében javasolt a szájhigiénia betartása, az immunvédelem erősítése és a krónikus fertőzéses gócok azonnali fertőtlenítése.
Krónikus mandulagyulladás
A legtöbb esetben a torokban hőmérséklet nélküli lepedéket rögzítenek a mandulagyulladás krónikus lefolyásában. A mandulák fertőző és gyulladásos folyamatának kronizálását kiváltó okok a következők:
- csökkent immunvédelem;
- fertőzések utáni állapot (skarlát, diftéria, kanyaró);
- súlyos hipotermia;
- nagy dózisú antibakteriális gyógyszerek hosszú tanfolyamra;
- súlyos kísérő betegségek;
- az orrlégzés megsértése (szénanátha, a septum görbülete, adenoiditis);
- a nasopharynx krónikus fertőző betegségei;
- fogszuvasodás.
A legtöbb esetben a diagnózis feltárja a staphylococcust vagy a streptococcust. A klinikai tünetek súlyosságától függően több formát különböztetnek meg:
 egyszerű - helyi tünetek formájában nyilvánul meg puffadtság, az ívek megvastagodása, gennyes váladék megjelenése és a rések dugóval való kitöltése. A regionális nyirokcsomók megnagyobbodtak és érzékenyek a tapintás során;
egyszerű - helyi tünetek formájában nyilvánul meg puffadtság, az ívek megvastagodása, gennyes váladék megjelenése és a rések dugóval való kitöltése. A regionális nyirokcsomók megnagyobbodtak és érzékenyek a tapintás során;- toxikus-allergiás 1 fok - helyi és szisztémás megnyilvánulások kombinációja jellemzi. Egy személy rossz közérzet, ízületi fájdalom és mellkasi fájdalmak miatt aggódik. Amikor diagnosztizálják, az EKG nem mutat semmilyen változást. A legyengült immunrendszer hátterében a légúti betegségek és a mandulagyulladás súlyosbodása utáni gyógyulási folyamat meghosszabbodik;
- toxikus-allergiás 2. fokozat, amelyben a belső szervek (máj, vese, szívizom) funkcionális változásai figyelhetők meg. Az EKG kimutatja a szívizom károsodása miatti szívritmuszavarokat.
A szövődményeket reuma, szívelégtelenség, szívizomgyulladás, endocarditis, szepszis és mirigykárosodás jelenti. Lokálisan is lehetséges paratonsillaris tályog kialakulása.
A krónikus mandulagyulladás tünetei a következők:
- gombóc a torokban;
- csiklandozás;
- szárazság;
- kellemetlen szag.
A súlyosbodás időszakában a hőmérséklet emelkedése lehetséges, általános klinikai tünetek, például rossz közérzet, fejfájás és álmosság. A torokfájás jelentősen megnő a fertőző kórokozók aktiválódása miatt.
A diagnosztikában pharyngoszkópiát és laboratóriumi vizsgálatokat alkalmaznak. Az oropharynx vizsgálata során az ívek nyálkahártyájának bőrpírja, megvastagodása derül ki, mely a mirigyekkel együtt nőhet. A felszínen egy plakk látható a résekből származó gennyes váladék terjedése miatt.
A kezelés helyi antibakteriális gyógyszerek (Bioparox) vagy általános (amoxicillin) kinevezéséből, öblítésből és inhalálásból áll antiszeptikus, fájdalomcsillapító és gyulladáscsökkentő hatású oldatokkal.
A láz hiánya nem jelenti a betegség hiányát.

 afták jelennek meg a szöveti nekrózis hátterében. A betegség súlyos egyidejű patológia jelenlétében figyelhető meg. A fekélyek fájdalommentesek, egy hónapon belül teljesen felhámozottak;
afták jelennek meg a szöveti nekrózis hátterében. A betegség súlyos egyidejű patológia jelenlétében figyelhető meg. A fekélyek fájdalommentesek, egy hónapon belül teljesen felhámozottak; egyszerű - helyi tünetek formájában nyilvánul meg puffadtság, az ívek megvastagodása, gennyes váladék megjelenése és a rések dugóval való kitöltése. A regionális nyirokcsomók megnagyobbodtak és érzékenyek a tapintás során;
egyszerű - helyi tünetek formájában nyilvánul meg puffadtság, az ívek megvastagodása, gennyes váladék megjelenése és a rések dugóval való kitöltése. A regionális nyirokcsomók megnagyobbodtak és érzékenyek a tapintás során;